- BioPark
- Effekt av Exenatid på sjukdomsprogression vid tidig Parkinsons sjukdom
- Effekt av Montelukast på inflammation i hjärnan vid tidig Parkinsons sjukdom
- Färre fall vid MS
- Koncept för att stoppa sjukdomsförsämring vid Multipel skleros
- Remodel-2
- Tidigare studier
- Forskning och utveckling
- Tidigare studier
- Befintlig sida: COMBAT-MS: Jämförelse mellan sjukdomsmod...
COMBAT-MS: Jämförelse mellan sjukdomsmodulerande läkemedel i multipel skleros
En studie som jämfört sjukdomsmodulerande läkemedel mot multipel skleros.
Vad var målet för och strukturen av studien?
COMBAT-MS (COMparison Between All immuno-Therapies for Multiple Sclerosis) var en observationell läkemedelsstudie med syfte att studera sjukdomsförloppet över tid för de som påbörjat ett första sjukdomsmodulerande läkemedel för skovformad MS mellan 2011-01-01 och 2018-10-31, eller gjorde ett första läkemedelsbyte från ett MS-läkemedel till ett annat under samma tidsperiod.
COMBAT-MS bedrevs vid Sveriges alla neurologiska universitetskliniker. Studien finansierades av en amerikansk federal stiftelse (PCORI, Patient-Centered Outcomes Research Institute) vars uppgift är att stödja vetenskapliga projekt av hög kvalitet som kan bidra till att förbättra omhändertagandet och vården vid olika sjukdomstillstånd.
Mellan 2017-06-02 och 2019-06-30 gav 3 522 personer sitt samtycke till deltagande i COMBAT-MS, vilket motsvarar också närmare hälften av de med MS och motsvarande karaktäristik i hela Sverige, där den övriga hälften är knutna till neurologiska enheter utanför universitetsorterna.
Studien hade som huvudsyfte att utvärdera resultatet för de som inlett en första läkemedelsbehandling (”nystartsgrupp”) eller som gjort ett första läkemedelsbyte (”bytesgrupp”), där vissa personer kunde bidra med information i båda dessa grupper. Det betyder att vi sammantaget kunde analysera information för 2 642 personer i nystartsgruppen och 2 531 i bytesgruppen.
De två viktigaste fallen i studierna var andel som 3 år efter start av ett MS läkemedel har utvecklat en neurologisk funktionspåverkan som bestått i minst 12 månader, och förändring av patientrapporterad skattning av livskvalitet under samma tidsperiod. Studien hade också en rad så kallade sekundära utfall som speglar en rad andra aspekter som reflekterar effekt och säkerhet.
Hur gick studien?
Vi fann att det första läkemedelsvalet inte påverkade risken för bestående neurologisk funktionsförsämring eller gav någon negativ påverkan av skattad livskvalitet! Detta kom som en överraskning, eftersom man kunde misstänka att det skulle finnas skillnader mellan läkemedel som anses vara högeffektiva och de som har en mer måttlig effekt på inflammatorisk sjukdomsaktivitet.
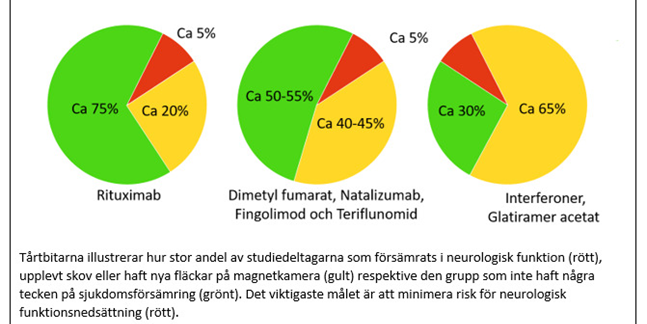
Samtidigt var resultatet också mer positivt än vi hade kunnat hoppas på, eftersom endast omkring en person på 20 hade upplevt försämring i neurologisk funktionsnivå tre år efter start av sin första behandling. En mer begränsad ökning av neurologiska funktionspåverkan rapporterades av en på fem, men samtidigt var det lika stor andel som hade förbättrats. Ytterligare ett positivt resultat var att flertalet rapporterade att den negativa effekten av MS på livskvalitetsmåttet hade minskat efter tre år.
När vi tittade på andra utfallsmått identifierades större skillnader mellan de olika behandlingarna. Risken för att uppleva ett skov i nystartsgruppen var minst för de som behandlades med rituximab (färre än en av tio hade fått något skov efter tre år), medan motsvarande siffra för de som behandlats med dimetylfumarat eller natalizumab var en av fem. Högst risk hade de som hade startat behandling med interferoner eller glatiramer acetat (nästan en av tre).
Motsvarande skillnader fanns också i bytesgruppen, där andelen som upplevt skov med rituximab var mindre än en av tio, dimetylfumarat en av tio och för fingolimod, natalizumab eller teriflunomid en av fem.
Det förelåg också stora skillnader mellan de olika läkemedlen i hur stor sannolikheten var att man stod kvar på sin behandling efter 3 år. Störst var sannolikheten för rituximab (nio av tio i båda grupperna). För dimetylfumarat, natalizumab, fingolimod och teriflunomid kvarstod omkring hälften på sin behandling vid tre år, medan motsvarande siffra för interferoner och glatirameracetat var en på tre.
Biverkningar och säkerhet
Risken för biverkningar uppfattas av många som mycket viktig faktor vid val av MS-läkemedel. En unik aspekt med COMBAT-MS-projektet är att vi också kunde studera viktiga säkerhetsutfall genom att hämta uppgifter från våra utmärkta nationella hälsodataregister. Vi kunde här se att högeffektiva MS läkemedel verkade öka risken för infektioner som kräver sjukhusvård i öppen- eller slutenvård.
Jämfört med interferoner så ökade rituximab denna risk med omkring 70 procent, medan riskökningen för fingolimod och natalizumab var mindre uttalad. Dessa två läkemedel ökar å andra sidan risken för herpesvirusinfektioner och bältros jämfört med interferoner och rituximab.
Den övergripande risken för infektioner var dock relativt begränsad. För COMBAT-MS deltagare i nystartsgruppen var risken för en infektion som kräver sjukhusvård omkring 1 på 100 per år för de som hade behandling med rituximab, dimetyl fumarat eller natalizumab och ungefärligen hälften så stor med interferoner eller glatiramer acetat.
I bytesgruppen var risken dubbelt så stor med rituximab (2 på 100 per år), vilket var signifikant högre än för övriga behandlingar (dimetylfumarat, natalizumab, fingolimod och teriflunomid). Risken för cancer eller allvarligare hjärtkärlsjukdom föreföll inte påverkas av MS läkemedel.
Slutsats
COMBAT-MS studien har visat att risken för sjukdomsförsämring till följd av MS med nu tillgängliga behandlingar är betydligt mindre än vi tidigare trodde. Ett glädjande resultat är också att det finns olika vägar att nå detta mål, det vill säga det finns inget enskilt läkemedel som är mycket bättre än andra.
Samtidigt är det uppenbart att det för en mindre andel behövs nya typer av behandlingar som minskar risken för kontinuerlig sjukdomsförsämring/progressiv MS. Här pågår intensiv forskning, men det är svårt att idag förutspå när sådana behandlingar skulle kunna bli tillgängliga.
Det finns också förutsättningar att ytterligare förbättra nytta-riskbalansen med nuvarande MS-behandlingar. Med bättre kunskaper om vem som riskerar att ha otillräcklig effekt eller uppleva biverkningar med specifika MS läkemedel kan det bidra till att vi blir bättre på att erbjuda en passande behandling redan från början, det vill säga att individualisera behandlingsvalet (också kallat precisionsmedicin).
Studien genomfördes av Centrum för neurologi inom Akademiskt specialistcentrum samt alla neurologiska universitetskliniker i Sverige. Ansvarig för studien var Fredrik Piehl, neurolog och överläkare vid Centrum för neurologi.
Vill du veta mer om studien kan du läsa på Karolinska Institutets webbplats här: Resultat från COMBAT-MS-studien - ki.se (länken öppnas i nytt fönster)